
O que é prisão de ventre crônica?
Prisão de ventre crônica é a constipação que persiste por semanas ou meses, com evacuações difíceis, infrequentes (geralmente menos de três por semana), esforço excessivo, sensação de evacuação incompleta ou fezes muito endurecidas. Não é apenas “meu intestino é preguiçoso”: quando recorrente, impacta qualidade de vida, causa dor e pode levar a fissuras e hemorroidas.
A constipação pode ser funcional (sem doença estrutural identificável) ou secundária a condições como hipotireoidismo, diabetes, doenças neurológicas, uso de medicamentos (opioides, ferro, alguns antidepressivos), alterações anatômicas (retocele, intussuscepção) e distúrbios do assoalho pélvico. Em mulheres, gestações e variações hormonais também influenciam o trânsito intestinal.
Quando a Prisão de ventre crônica deixa de ser “normal” e passa a ser uma doença?
Se a dificuldade para evacuar se repete por mais de três meses, com sintomas como esforço intenso, fezes muito duras, sensação de bloqueio ou necessidade frequente de manobras (digitais ou compressão perineal), já falamos em constipação crônica. A presença de dor anal, sangue no papel, inchaço abdominal e piora do humor/sono reforça a necessidade de avaliação.
Também é sinal de alerta quando a pessoa sempre “teve intestino preso”, mas o padrão piora sem explicação, há perda de peso, anemia, sangue misturado às fezes ou início de constipação após os 45–50 anos. Nesses cenários, a investigação precisa ser mais ampla para afastar causas orgânicas.
Quais são as principais causas da constipação crônica?
As causas se dividem em hábitos e dieta (baixa ingestão de fibras e água, sedentarismo, supressão do reflexo evacuatório), medicamentos (opioides, antiácidos com alumínio, ferro, anticolinérgicos, alguns antidepressivos), condições clínicas (hipotireoidismo, diabetes, doença de Parkinson, esclerose múltipla) e alterações estruturais (estenoses, pólipos volumosos, retocele). Há ainda os distúrbios da evacuação (disfunção do assoalho pélvico), em que o reto e os músculos não coordenam bem a saída das fezes.
Uma visão prática:
Funcional/trânsito lento: peristalse mais lenta, fezes desidratadas; comum em rotina sedentária e dieta pobre em fibras.
Evacuatória (defecação dissinérgica): vontade existe, mas “não sai”; sensação de bloqueio, necessidade de manobras.
Secundária: associada a medicamentos ou doenças; tratar a causa é parte do sucesso.
Quais sintomas da constipação crônica sugerem gravidade ou necessidade de investigação?
Procure avaliação quando houver perda de peso não intencional, anemia, sangue misturado às fezes, dor abdominal persistente, febre, alteração recente do hábito intestinal sem causa aparente, massa abdominal ou história familiar de câncer colorretal e pólipos. Em adultos a partir dos 45 anos, mudanças no padrão intestinal exigem atenção especial.
Qual é o especialista certo para avaliar constipação crônica?
O coloproctologista (proctologista) é o especialista no cuidado do ânus, reto e cólon. Ele diferencia constipação funcional de causas orgânicas, avalia se há complicações (fissuras, hemorroidas, retite), orienta exames (quando necessários) e propõe um plano de tratamento escalonado, do conservador ao intervencionista. Gastroenterologistas e clínicos também participam da investigação, especialmente quando há comorbidades metabólicas.
Quais exames podem ser necessários?
Nem todo mundo precisa de exames logo de início. A decisão considera idade, sinais de alarme e resposta ao tratamento inicial.
Exames usuais por etapa:
Básicos (conforme caso): hemograma, ferritina, TSH, glicemia/HbA1c.
Endoscópicos: colonoscopia quando há sinais de alarme, idade de rastreio/triagem, mudança recente do hábito ou falha de tratamento.
Funcionais (em casos selecionados): manometria anorretal (avalia coordenação para evacuar), tempo de trânsito colônico (cápsulas radiopacas), defecografia (videodefecografia ou ressonância).
Imagem: ultrassonografia/endossonografia do assoalho pélvico quando há suspeita de alterações estruturais.
Prisão de ventre crônica pode causar fissura e hemorroida?
Sim. O esforço e a passagem de fezes duras podem rasgar a pele do ânus (fissura anal), gerando dor em corte ao evacuar e sangue vermelho vivo no papel. Da mesma forma, o esforço repetido aumenta a pressão nas veias hemorroidárias, contribuindo para hemorroidas com sangramento e desconforto. Tratar a constipação reduz recidivas e melhora a resposta aos procedimentos.
Laxantes fazem mal? Como usar com segurança?
Laxantes são ferramentas úteis quando bem indicadas, e não vilões. O problema é o uso crônico sem orientação ou a escolha inadequada.
Principais classes e quando considerar (sempre com orientação médica):
Formadores de bolo (fibras como psyllium): primeira linha; aumentam o volume e maciez das fezes.
Osmóticos (macrogol/PEG, lactulose, leite de magnésia): atraem água para o lúmen; úteis quando fibras isoladas não bastam.
Estimulantes (bisacodil, picosulfato, sene): aumentam motilidade; preferir uso intermitente, em curto prazo, para resgates.
Amaciantes (docusato): podem ajudar em pós-operatório ou dor anorretal.
Agentes pró-cinéticos/secretagogos (linaclotida, prucaloprida, plecanatida – disponibilidade conforme país): reservados a casos refratários sob acompanhamento especializado.
Regra de ouro: começar do mais seguro, ajustar dose diariamente para atingir fezes macias sem diarreia e reavaliar periodicamente. Em idosos, atenção a hidratação e eletrólitos.
O que posso fazer em casa para melhorar sem sofrimento?
Hábitos consistentes são o tratamento-base e ajudam inclusive quando remédios são necessários.
Plano de 4 pilares (prático):
Fibras: meta de 25–30 g/dia (frutas, verduras, leguminosas, integrais). Se for difícil alcançar, adicionar psyllium gradualmente.
Água: 35ml x kilo de peso, ajustando ao clima, atividade e comorbidades; água + fibras = fezes macias.
Rotina evacuatória: sente-se no vaso diariamente, de preferência após o café da manhã; limite celular no banheiro; teste apoio para os pés (melhora o ângulo anorretal).
Movimento: 150 min/semana de atividade física moderada; o intestino também responde ao ritmo do corpo.
Bônus (quando indicado):
Probióticos podem ajudar algumas pessoas, mas a resposta é individual.
Biofeedback pélvico em disfunção evacuatória, com excelentes taxas de melhora quando bem indicado.
Banhos de assento mornos reduzem dor de fissuras e facilitam o retorno a evacuações regulares.
Quando devo procurar o pronto-socorro?
Vá ao PS se houver dor abdominal intensa e progressiva, vômitos persistentes, incapacidade completa de eliminar gases/fezes, febre, sangue em grande quantidade ou fraqueza importante. Esses sinais podem indicar obstrução, inflamação infecciosa ou sangramento significativo e não devem aguardar.
Qual é o passo a passo do tratamento com o coloproctologista?
O cuidado é escalonado e individualizado:
Anamnese e exame físico (inclusive avaliação anorretal).
Plano comportamental: fibras, água, rotina, atividade, ergonomia no vaso.
Ajuste farmacológico: formadores de bolo → osmóticos; estimular resgate seguro quando necessário.
Tratar complicações: fissuras (pomadas, banhos; em crônicos, outras opções), hemorroidas (ligadura elástica, escleroterapia, cirurgia quando indicado).
Investigação direcionada se falha terapêutica ou sinais de alarme (colonoscopia, manometria, tempo de trânsito, defecografia).
Manutenção: encontrar a menor dose eficaz de fibras/osmóticos, reforçar hábitos e programar reavaliações.
Relação com fissura, hemorroida e sangramento no papel higiênico
Constipação crônica é um motor para fissuras e hemorroidas. Se aparecer sangue vermelho vivo no papel, especialmente com dor ao evacuar, a origem costuma ser baixa (ânus/reto). Episódios ocasionais podem ocorrer, mas recorrência ou associação com anemia, perda de peso ou alteração do hábito exigem investigação. Tratar a constipação previne novas crises e melhora os resultados de qualquer procedimento proctológico.

Perguntas frequentes
Ficar 2 dias sem evacuar é normal? Pode ser normal para algumas pessoas se não houver esforço, dor ou sensação de entalo. Se a evacuação é difícil, dolorosa ou precisa de manobras, merece avaliação.
Quanto tempo caracteriza constipação crônica? Sintomas presentes por ≥3 meses, com início há ≥6 meses em muitos critérios clínicos, indicam cronicidade e pedem plano estruturado.
Qual a melhor fibra: alimento ou suplemento? Ambos ajudam. Comida de verdade é base; se não alcançar a meta, psyllium em dose progressiva costuma ser a primeira escolha.
Beber muita água resolve sozinho? Água sem fibras ajuda pouco. O resultado vem da combinação: fibras + água + rotina + movimento.
Laxante todos os dias faz mal? Depende do tipo e da indicação. Formadores de bolo e osmóticos podem ser usados por longos períodos com acompanhamento. Estimulantes devem ser intermitentes.
Constipação causa hemorroida? Contribui fortemente, pelo esforço repetido e fezes duras. Tratar a constipação reduz crises e sangramentos.
Quando preciso de colonoscopia? Em sinais de alarme, mudança recente do hábito, idade de rastreio ou falha do tratamento. O médico decide conforme o seu risco.
Probiótico funciona para todos? Não. Algumas pessoas respondem bem; outras, não. Deve ser testado por período limitado e reavaliado.
Dói fazer manometria ou biofeedback? É bem tolerado. A manometria é um exame funcional rápido; o biofeedback é uma “fisioterapia guiada” com ótima eficácia em disfunção evacuatória.
Grávidas podem usar laxantes? Alguns são seguros, outros não. Gestantes devem alinhar com o obstetra/coloproctologista antes de usar qualquer laxante.
O que você leva daqui
Constipação que persiste ou piora não é “normal” — é condição tratável. Ajustes de hábitos e fibras/osmóticos resolvem muitos casos; fissuras e hemorroidas melhoram quando o intestino volta a funcionar sem dor e esforço. Sinais de alarme exigem investigação, e o coloproctologista é o aliado para definir exames e tratamento certos para cada perfil.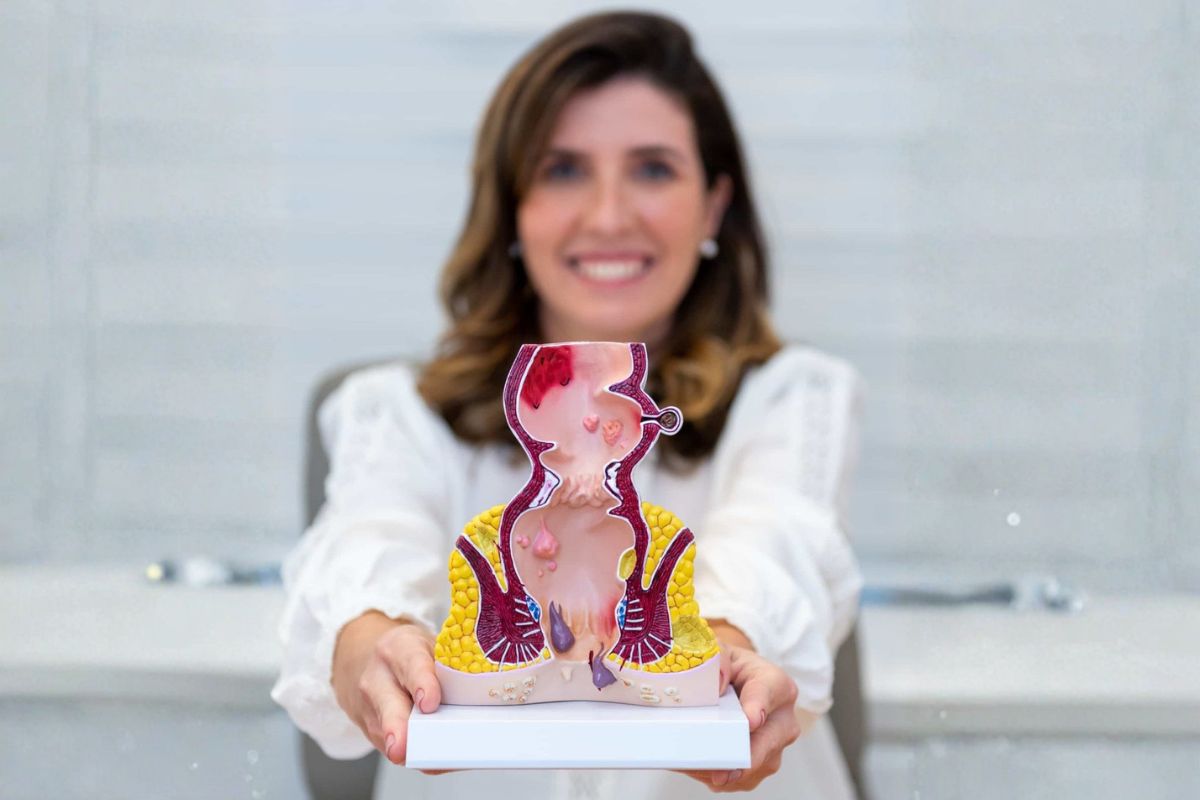
Revisão do texto:
Dra. Clarisse Casali, Proctologista do Rio de Janeiro (Sociedade Brasileira de Proctologia), Especialista em Saúde do Intestino. Residência médica em coloproctologia HFCF/Min.Saúde. Especialista em Saúde do Ânus. Pós-graduação pelo Hospital Albert Einstein – SP. Especialista no tratamento de Hemorroidas, Especialista em colposcopia anal - American Society of Cervical Patology⚕️.
Acompanhe seu Blog e o seu Canal do Youtube e fique atualizado com novas informações.
Agende agora a sua consulta com a Doutora! �"�
Página de contato: https://clarissecasali.com.br/contato/
Tel: /WhatsApp:(21)99976-5410
Fontes
Diretrizes clínicas reconhecidas sobre constipação crônica, manejo escalonado, papel de fibras/osmóticos e indicação de exames funcionais e colonoscopia.
Materiais educativos de instituições de referência em saúde digestiva e proctologia, com foco em educação do paciente e segurança do cuidado.












